2018.10.22
インフルエンザウイルスが持つ本当の脅威
止めどなく変化し続けるインフルエンザウイルスと日本の対策
特集第1回では、「ウイルス」そのものについて見てきた。自らエネルギーを発するわけではないものの、時に病原となって、われわれのエネルギーを奪っていくのは事実だろう。中でも、これからの時期に脅威となるのが「インフルエンザ」だ。今回は、国立感染症研究所インフルエンザウイルス研究センター長の小田切孝人氏に、誰もが知るウイルスが人体の中で一体何をしているのかを教えてもらい、来るべき脅威に対する防御策を考えていく。
- 第1回
- 第2回インフルエンザウイルスが持つ本当の脅威
- 第3回
- 「ウイルス感染予防論」に戻る
本当は一年中流行しているインフルエンザ
10月に入り、ことしもまたインフルエンザの予防接種シーズンが始まった。
インフルエンザは、「インフルエンザウイルスを病原とする気道感染症であるが、『一般のかぜ症候群』とは区別できる『重くなりやすい疾患』」(国立感染症研究所HP参照)とされている。われわれにとって最も知名度が高く、身近なウイルスといえば、このインフルエンザウイルスだろう。実際、「インフルエンザは、いまだ人類に残されている最大級の疫病である」(同HPより)と言われている。
このインフルエンザウイルスについて、ワクチン検査や予防治療法研究などを行う国立感染症研究所インフルエンザウイルス研究センター長の小田切孝人氏はこう補足する。
「インフルエンザウイルスというのは、簡単に言うとインフルエンザ(病名)を引き起こすウイルスなんです。インフルエンザというのは、一気に発熱して筋肉痛や関節痛といった体の痛みなど全身症状から発症するのが特徴です。一般的な風邪の症状である鼻水や咳(せき)は治りかけたころにやってくるんです」

-
2014年より国立感染症研究所インフルエンザウイルス研究センターでセンター長を務める小田切氏
そもそも風邪というのは、ウイルスによる「上気道感染症」、つまり気道、呼吸器に起こる感染症を指す。その原因となるウイルスには、代表的な「ライノウイルス」、夏場のプールで感染する「アデノウイルス」など、さまざまな種類が存在している。ことしは9月1日に、今シーズン最初のインフルエンザによる学級閉鎖が大分県で報告されているが、通常、12月から翌2月が流行シーズンと言われている「インフルエンザ」もその一種だ。
「日本では、冬にはやるものですよね? それは、インフルエンザウイルスは乾燥と低温に強いため、冬場は空気中で長く生きることができるからなのです。そもそもヒトに感染するインフルエンザウイルスは、高温多湿になる夏場には活発に動くことができない。
また、インフルエンザウイルスは空気感染することはまれで、ほとんどは飛沫感染か接触感染。つまりウイルスが付着した手でモノを食べたり、顔をこすったりしてうつるのですが、次のヒトに到着するまでは空気中を浮遊する必要があるため、湿度の低い冬場に流行するわけです」

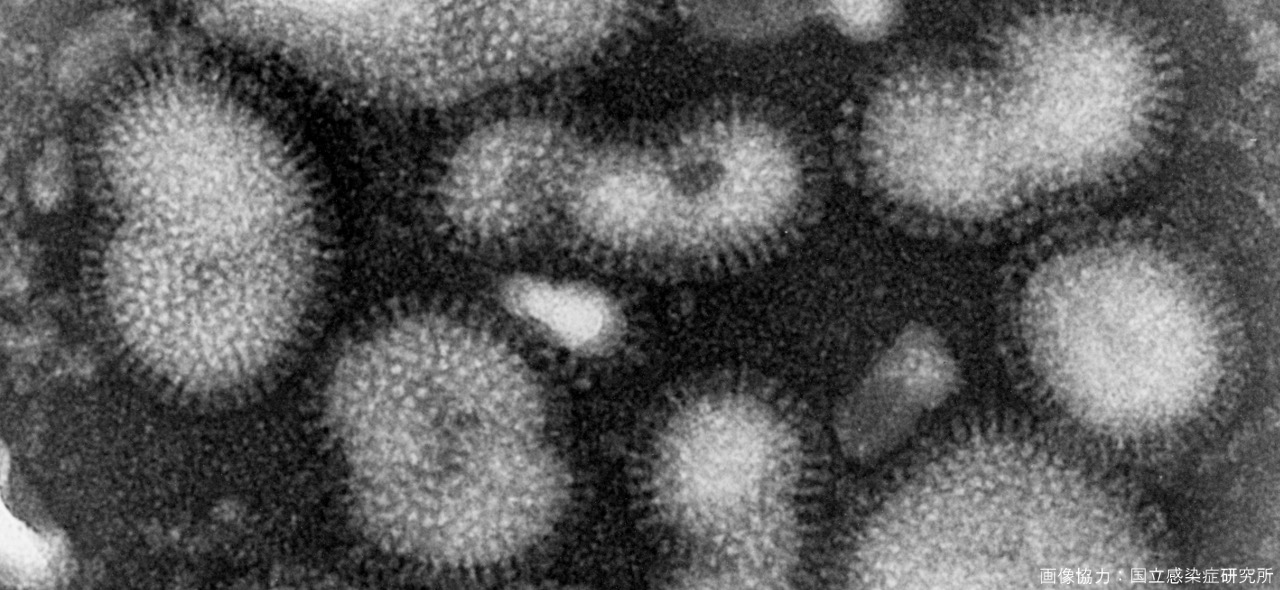
-
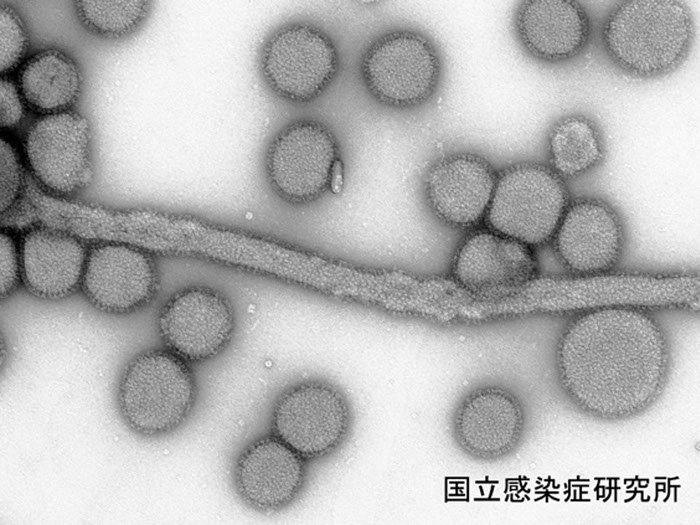
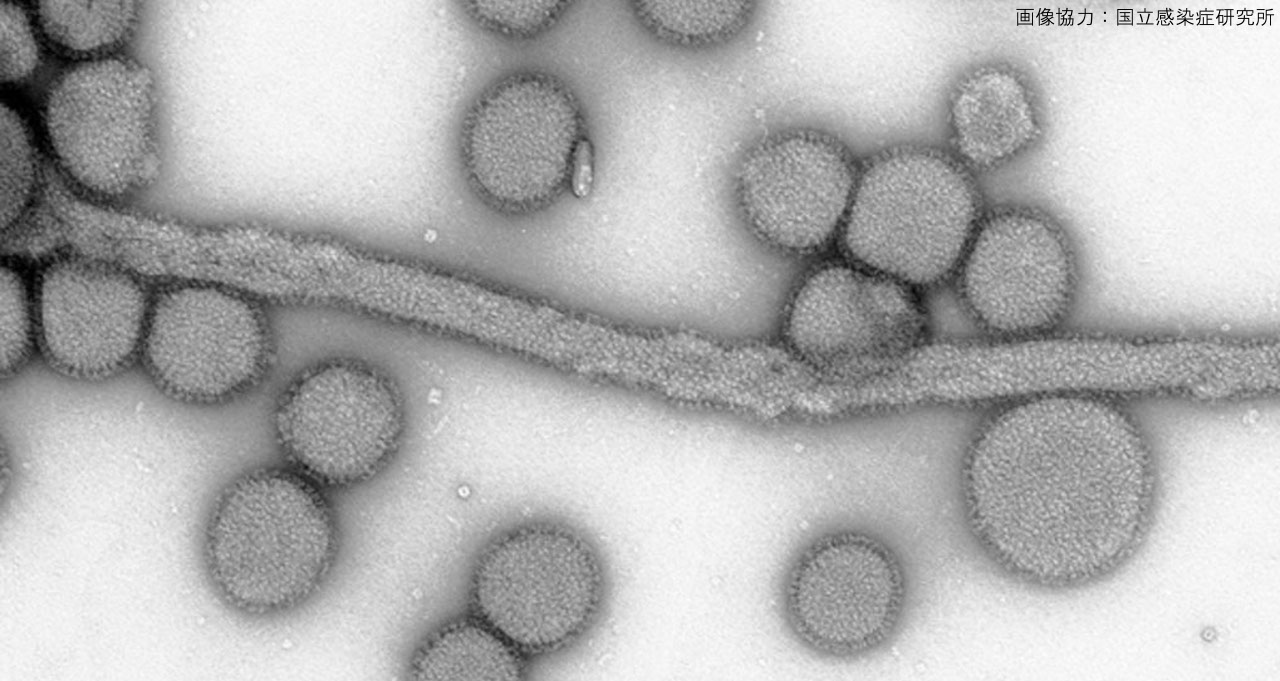
B型インフルエンザウイルスの電子顕微鏡像
画像協力:国立感染症研究所
こうした“季節性”を持つウイルスであることも特徴だそうだが、実は、これはあくまで北半球での話。熱帯地域や亜熱帯地域では、年がら年中インフルエンザウイルスがはやっているという。
「乾燥に強いということは、逆に言えば湿気に弱い。一見矛盾しているように感じますが、そうした地域では雨季にインフルエンザがはやります。屋外では湿度が高く、長く活動することが難しいものの、雨季になると人が屋内で過ごす時間が長くなり密集環境になるため、そこで感染が広がりやすくなるのです」
インフルエンザは、WHO(世界保健機関)によって世界規模で行う感染症サーベイランス(調査・監視)の対象と定められており、6エリアに分かれて常時調査、研究が行われている。日本はアジア圏を担当しており、夏場でも近隣国や東南アジア諸国でウイルス株を入手して研究が続けられているという。
インフルエンザは地球規模の感染症であり、冬場だけのものではない。実はこれが“流行型”を決めるカギになっている。
インフルエンザウイルスの“流行型”とは?
毎年4月ごろ、厚生労働省は次のシーズンのインフルエンザワクチンの製造株決定を通知している。インフルエンザのシーズンとは、毎年第36週から、翌年の第35週までの1年間を指し(9月~翌年8月末)、2018/2019シーズンは2018年9月1日~2019年8月31日までと区切られている。
「そもそも『株』というのは、ウイルスのことを意味しています。ワクチン製造には、敵となるウイルスそのものを使う必要があるので、ワクチンの製造株=シーズン中の流行株の代表選手なんです。ただ、前の2017/2018シーズンの流行型は『B/山形系統』が主流でしたが、実際にその年の冬にはやる型は完全には予想できないために、ヒト社会ではやるA型2種類とB型2種類の全てを含んだワクチンが使われているんですよ」
ここで、インフルエンザウイルスの種類についても解説しておきたい。インフルエンザウイルスには症状の激しいA型、腹部に症状が出やすいB型、幼児がかかりやすいC型の3種類が存在しており、季節性と言われるインフルエンザウイルスは、基本的にA型とB型を指しているという。その上で、流行株の名称にある「シンガポール」や「香港」といった地名は、その流行ウイルスが採れた場所を指す。つまり、例えば最新型のウイルスが東京で検出されれば、『A型東京(学術名ではA/Tokyo)』と名付けられる。

-
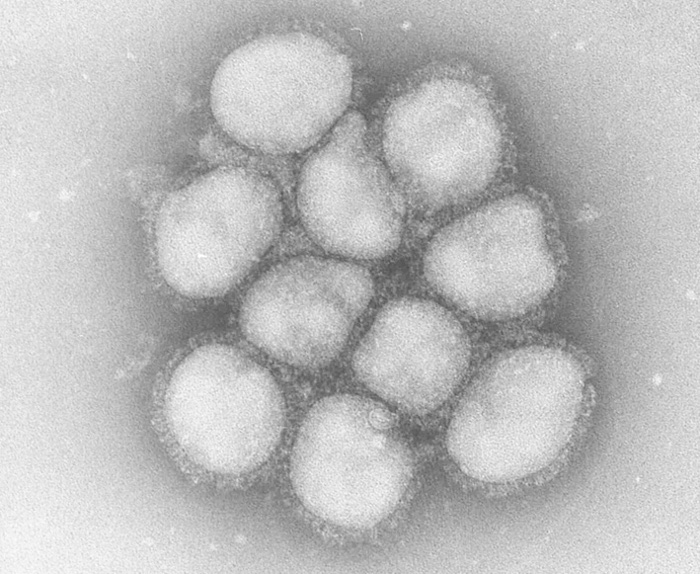
A香港型(H3N2)のインフルエンザウイルス電子顕微鏡像
画像協力:国立感染症研究所
「毎年2月ごろにWHOの世界会議で、次のシーズンの北半球で使うインフルエンザワクチン株を決めています。シーズン真っただ中にある北半球諸国で次に主流となることが予想される流行株を見つけ出し、次シーズン向けのワクチンとして推奨しているのです。しかし、ワクチン株1つを見つけるためには、世界中の数千株の流行ウイルスをチェックする必要があり、それが本当にワクチンとして適切であるか、増殖性なども見極める必要があるのです。
また、日本では毎年3月下旬がワクチンの製造株を決めるデッドライン。ワクチンの製造と国家検定には少なくとも6カ月はかかるため、10月からの予防接種に間に合わせるためには、そこがギリギリなのです。ところが、流行のピークは12~2月ですが、日本でも4月下旬までは流行が続きます。なので、3月時点で流行株を決めても、その後に流行ウイルスが変わってしまったこともあります。
そもそもインフルエンザウイルスはすごいスピードで進化するので、流行シーズンの最初と最後でウイルスの抗原性(免疫の元となる抗体としての性質)が変わってしまっていることもあるんですよ」
当然、より効果的なワクチンを製造するためには、流行型に対して使用するウイルスの抗原性がマッチしていることが重要だ。しかし、思いどおりにいかないのが、インフルエンザワクチンだと小田切氏は続ける。
「遺伝子の中でも、人体の細胞が持つのはDNA(デオキシリボ核酸)ですが、インフルエンザウイルスはRNA(リボ核酸)です。DNAは、進化がものすごく遅く、間違った進化をしても元に戻すメカニズムがあります。対してRNAは、間違った進化を遂げてもお構いなし。ものすごいスピードで間違ったまま進化していくのです。
他のウイルス性の病気に比べて、ワクチンが効きにくいのもこれが原因の一つなのですよ。本来、同じウイルスが5年、10年はやり続けたとすれば、人間の体内には免疫ができてくる。しかし、インフルエンザウイルスは変化が速いため、体の免疫機構が追いつかないのです。
昨年、ワクチン不足が問題となりましたが、『有効性が高い』と考えていたウイルスがうまく増殖せず、前シーズンに使用したワクチン株に軌道修正したために、製造開始が例年より2カ月出遅れてしまったのが原因でした。私たち研究者からすれば、効果の高いワクチンを供給したい思いが強いのですが、毎年約2600万本分のワクチンを作る必要がありますから、国からの要請で、時にワクチン株を変更する妥協をしなければならないこともあります」
昨年は結局、H3N2亜型(俗称は香港型)ワクチンを製造し直したそうだが、ことしはどうなるのか。ことしのワクチン株は、
・A/Singapore(A型シンガポール)/GP1908/2015(IVR-180)(H1N1)pdm09
・A/Singapore(A型シンガポール)/INFIMH-16-0019/2016(IVR-186)(H3N2)
・B/Phuket(B型プーケット)/3073/2013(山形系統)
・B/Maryland(B型メリーランド)/15/2016(NYMC BX-69A)(ビクトリア系統)
と、どのウイルスがはやっても対応できるようにA型2種類、B型2種類の4種混合で製造されている。予防接種シーズンの半年前にその冬の流行型を見極めるのがいかに至難の技であるかは、お分かりいただけたのではないだろうか。

-
インフルエンザウイルス(A/H1N1pdm)の電子顕微鏡像
画像協力:国立感染症研究所
どんな薬でもいずれ耐性を持ったウイルスが出現してくる?
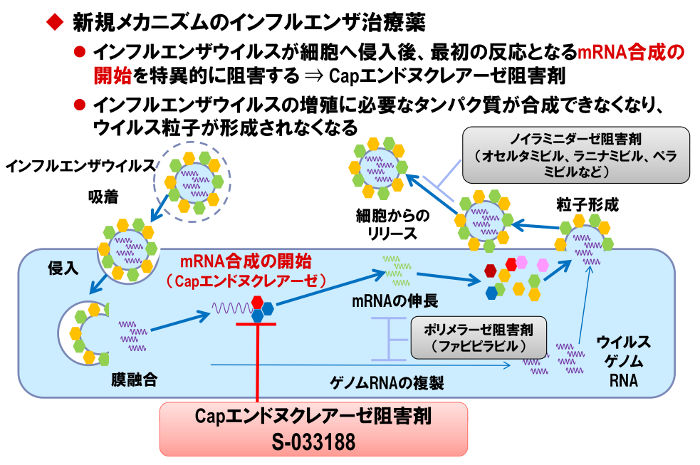
ここまで、インフルエンザウイルスの脅威をお伝えしてきたが、一方で、今話題となっている新薬がある。「抗インフルエンザウイルス薬バロキサビル マルボキシル」、通称「ゾフルーザ」だ。
インフルエンザウイルスは、感染した細胞内で自身の遺伝子を複製し、増殖・放出することで同体内の他の細胞に感染を拡大すると言われているが、この新薬は、細胞内でのウイルス遺伝子複製に必須となる酵素(RNAポリメラーゼ)の働きを抑えることで、その増殖を防ぐことができるという。

-
「タミフル」や「イナビル」などの従来薬(右上の灰色枠)は外に出ていったウイルスの広がりを抑えていたのに対し、「ゾフルーザ」(下の赤色枠)の作用は、細胞に入ったウイルスが中で増えるプロセスを抑えるという
「ゾフルーザが酵素部分に直接作用することで、ウイルスは子孫を残せなくなる。つまりそれ以上伝染できなくなるわけです。もちろん、“予防”のためのワクチンと違い、あくまで発症してからの“治療”。空気中に浮遊するウイルス自体をなくすこともできません。それでも、体内で発症してからウイルスを根絶できるのは画期的だと思います」
ゾフルーザがあればインフルエンザも怖くない! ……と、思いきや、小田切氏は「油断はできない」という。
「先にお話したとおり、インフルエンザウイルスは、進化がとても速いのです。どんな新薬にも一定の割合で自発的に抵抗性を示す『耐性ウイルス』が出現します。つまり、ゾフルーザにもいずれ、抵抗性を示すウイルスが出てくるかもしれないのですよ」
人体と同じく、自らを攻撃してくる物質に対して耐性をつくる。特集第1回の中屋敷均教授の話にもあったとおり、やはりウイルスは“生きている”のかもしれない。
「ただ、面白いのは、薬が効かないインフルエンザウイルスは、薬が効くウイルスよりも早く死んでしまうのです。やっぱりどこか“生きるために”ちょっと無理をしているのですよね。耐性を作るために負荷がかかっている分、短命になる。命を削って、彼らも薬と戦っているわけです」
いたちごっこ状態となっているインフルエンザウイルスとワクチンや薬の研究だが、今後、ウイルスの突然変異によるパンデミック(爆発的な流行)が起こり、まったく歯が立たなくなる……なんてことも、起こり得るのだろうか。
「20世紀には3度、大きなパンデミックがありました。1度目は1918年『H1N1亜型』でいわゆる『スペインかぜ』、2度目は1957年『H2N2亜型』でいわゆる『アジアかぜ』、3度目は1968年『H3N2亜型』でいわゆる『香港かぜ』と呼ばれるものです。いずれも鳥から由来したウイルスによるもので、『香港かぜ』は50年たった今でも季節性インフルエンザウイルスとして主流の一つとなっています。そして21世紀に入って最初のパンデミックは2009年に流行したブタ由来の『H1N1pdm09』です。全て人間社会にはなかったウイルスが突然流行したため、大きな問題となりました。
今後、トリやブタ以外から新たなウイルスが流入することは考えにくいのですが、これらのインフルエンザの動向は注意深く監視していくことが非常に大切になります。それに、実は2017/2018シーズンのインフルエンザは、諸外国でも大流行したうえ、1999年の感染症法(感染症の予防及び感染症の患者に対する医療に関する法律)によるサーベイランスが始まって以来の大流行だったのですが、それほど大騒ぎになりませんでしたよね? 一年中調査・研究を続け、対策は強化されていますから、きちんと予防接種をして、うがい手洗いを心掛けてもらえれば、インフルエンザには負けません」
最も身近であろうウイルスの脅威克服のために、人間は多くの予防線を張ってきた。それでもまだ、世界的な視野で「人類に残された最大級の疫病」の監視を怠ってはならないようだ。
次回は、その予防医療を実現し、われわれの盾となっているワクチン研究の今を見ていく。

- 第1回
- 第2回インフルエンザウイルスが持つ本当の脅威
- 第3回
- 「ウイルス感染予防論」に戻る
-
この記事が気に入ったら
いいね!しよう -
Twitterでフォローしよう
Follow @emira_edit